- Bei Beschwerden, die auf eine Erkrankung der Speiseröhre hindeuten, führen die Ärztinnen und Ärzte in der Regel eine Spiegelung der Speiseröhre durch.
- Wenn sich der Verdacht auf einen Tumor bestätigt, sind weitere Untersuchungen sinnvoll. Das Ziel ist es, das Tumorstadium festzulegen, also abzuklären, wie weit sich der Speiseröhren-Tumor ausgebreitet hat und ob sich bereits Fernmetastasen gebildet haben.
- Neben einer endoskopischen Ultraschalluntersuchung gehören dazu auch verschiedene bildgebende Verfahren, wie eine Ultraschalluntersuchung des Halses und des Bauchraums, eine Computertomographie oder Magnetresonanztomographie.
Wichtig: Informationen aus dem Internet können Ihnen einen Überblick bieten. Sie sind aber nicht dazu geeignet, die Beratung durch einen Arzt oder eine Ärztin zu ersetzen.
Spiegelung der Speiseröhre
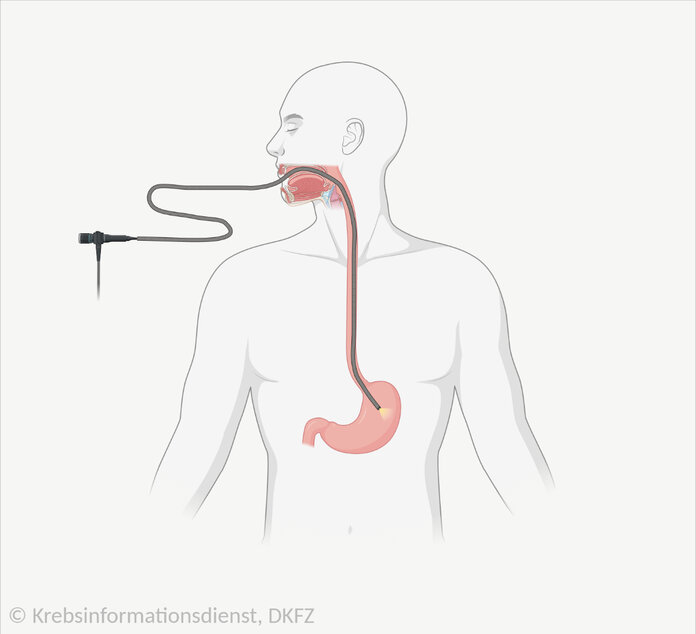
Bild: © Krebsinformationsdienst, DKFZ; erstellt mit BioRender.com
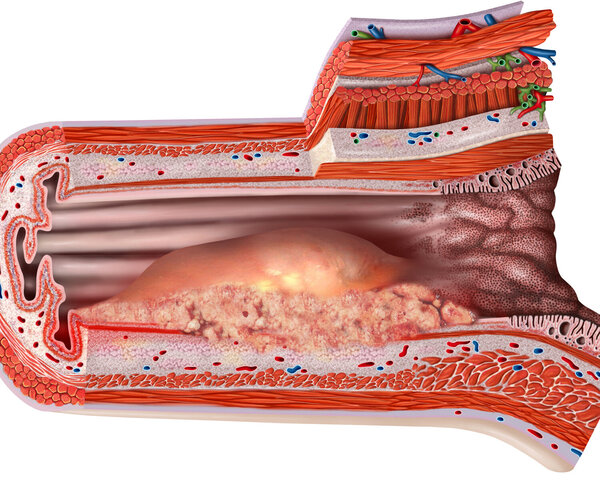
Bei einer Spiegelung der Speiseröhre führt der Arzt oder die Ärztin ein Endoskop durch den Mund in die Speiseröhre bis zum Magen. Die Kamera des Endoskops überträgt das Livebild an einen Computermonitor. So kann der Arzt oder die Ärztin die Schleimhaut der Speiseröhre begutachten und verdächtige Bereiche ausfindig machen. Gleichzeitig lassen sich mit der kleinen Zange des Endoskops Gewebeproben von auffälligen Stellen entnehmen. Fachsprachlich heißt die Spiegelung der Speiseröhre "Ösophagogastroduodenoskopie".
Damit verdächtige Stellen besser sichtbar sind, empfehlen Fachleute die Schleimhaut anzufärben oder digitale Verfahren zu nutzen, die beispielsweise den Kontrast erhöhen.
Die entnommenen Gewebeproben werden feingeweblich untersucht und geben Aufschluss darüber, ob es sich bei den auffälligen Stellen um bösartige Veränderungen, sprich Krebs handelt.
So bereitet man sich auf die Untersuchung vor
In der Regel gilt, dass man etwa zwölf Stunden vor der Spiegelung der Speiseröhre nichts mehr essen und zwei Stunden vorher nichts mehr trinken darf. Wer auf Medikamente angewiesen ist, sollte rechtzeitig abklären, wie die Einnahme angepasst werden kann.
Die Untersuchung selbst dauert etwa 10-15 Minuten und tut nicht weh. Lediglich das Schlucken des Schlauchs kann etwas unangenehm sein. Wer möchte, kann den Arzt vor der Untersuchung nach einem Beruhigungsmittel fragen. Allerdings sollte man sich dann nach der Untersuchung abholen lassen, da die Verkehrstauglichkeit eingeschränkt ist.
Ultraschall, CT oder MRT
Wenn sich der Verdacht auf einen Tumor bestätigt, schlagen die Ärztinnen und Ärzte weitere Untersuchungen vor. Das Ziel ist es, abzuklären, in welchem Stadium sich der Tumor befindet und ob sich bereits Metastasen gebildet haben. Fachleute verwenden dafür den englischen Begriff "Staging".
Endoskopischer Ultraschall
Der endoskopische Ultraschall gleicht vom Ablauf her der Spiegelung der Speiseröhre. Der Unterschied: Beim endoskopischen Ultraschall befindet sich ein Schallkopf an der Spitze des Untersuchungsschlauchs. Dieser liefert ein hochauflösendes Ultraschallbild der Speiseröhre und des Tumors.
Die Ärztin oder der Arzt kann so erkennen, wie tief der Tumor in die Gewebeschichten der Speiseröhre reicht. Außerdem lassen sich im Ultraschallbild Lymphknoten und weitere Organe in der Nähe der Speiseröhre auf Metastasen hin untersuchen.
Biopsie möglich: Bei Bedarf können mit dem Endoskop auch Gewebeproben aus den Lymphknoten entnommen werden. Für die sogenannten Feinnadelbiopsie sticht die Ärztin oder der Arzt mit einer dünnen Kanüle durch die Schleimhaut in die Lymphknoten. Der Eingriff ist unkompliziert und wenig schmerzhaft. Allerdings besteht das Risiko der Schwellung, Blutung oder Infektion.
Ultraschall des Bauchraums und Halses
Die Ultraschalluntersuchung, fachsprachlich Sonographie genannt, ermöglicht es Ärztinnen und Ärzten, insbesondere die Leber auf Metastasen hin zu prüfen. Zur besseren Darstellung könnensie ein Kontrastmittel verwenden. Dieses bekommt man kurz vor der Untersuchung über eine Vene gespritzt. Auch die Lymphknoten im Halsbereich können die Ärztinnen und Ärzte im Ultraschall auf verdächtige Veränderungen hin untersuchen.
Computertomographie des Hals-, Brust- und Bauchbereichs
Mit der Computertomographie des Hals-, Brust- und Bauchbereichs lässt sich der Tumor in der Speiseröhre beurteilen und man kann mögliche Metastasen im Körper finden. Die Computertomographie bringt eine gewisse Strahlenbelastung mit sich. Das Gesundheitsrisiko bewerten Fachleute jedoch als vertretbar.
So läuft die Untersuchung ab: Für die Untersuchung ist meist keine besondere Vorbereitung erforderlich. Wann man zuletzt etwas essen oder trinken darf, erfährt man bei der Terminvereinbarung. Vor der Untersuchung spritzt die Ärztin oder der Arzt ein Kontrastmittel in eine Vene. Die Untersuchung selbst ist schmerzfrei und dauert zwischen 5 und 30 Minuten.n.
Zum Weiterlesen
Magnetresonanztomographie (MRT)
Bei manchen Patientinnen und Patienten ist eine Magnetresonanztomographie (MRT) sinnvoller als eine Computertomographie (CT). Die MRT kann aber auch zusätzlich zur CT infrage kommen. Sie dient ebenfalls dazu, das Tumorstadium zu bestimmen und mögliche Metastasen zu finden.
Die Magnetresonanztomographie nutzt starke Magnetfelder, um ein Bild vom Körperinnern zu erzeugen. Eine Strahlenbelastung entsteht durch sie nicht.
So läuft die Untersuchung ab: Um Komplikationen durch Magnetfelder zu vermeiden, müssen die Ärztinnen und Ärzte vor der Untersuchung wissen, ob man Metall im Körper trägt. Dazu zählen Implantate, Herzschrittmacher oder andere fest implantierte Hilfsmittel, aber auch Fremdkörper wie etwa Metallsplitter. Während der Untersuchung liegt man für eine Weile in dem röhrenförmigen MRT-Gerät. Menschen mit Platzangst oder Raumangst können sich vor der Untersuchung ein Beruhigungsmittel geben lassen. Sie müssen sich dann aber nach der Untersuchung abholen lassen und dürfen nicht selbst Auto oder Fahrrad fahren.
Zum Weiterlesen
Weitere Untersuchungen
Für einige Patientinnen und Patienten kommen weitere Untersuchungen infrage. Sie dienen dazu, das Tumorstadium genauer zu bestimmen oder Komplikationen abzuklären.
Positronenemissionstomographie (PET)
Nur bei wenigen Patientinnen und Patienten mit Speiseröhrenkrebs ist eine Positronenemissionstomographie (PET) notwendig, um Metastasen zu suchen.
Bei Betroffenen mit einem fortgeschrittenen Tumor in der Speiseröhre kann die Untersuchung dazu beitragen, sich für oder gegen eine Operation zu entscheiden: Erst wenn Metastasen sicher ausgeschlossen sind, muten die Ärztinnen und Ärzte Betroffenen die komplizierte Operation und langwierige begleitende Therapie zu.
Die PET ist ein Verfahren, das die Stoffwechselfunktionen im Körper sichtbar macht. Als Kombination mit der Computertomographie in einem Durchgang wird sie als PET/CT bezeichnet. Tumoren und Metastasen lassen sich daran erkennen, dass sie einen anderen Stoffwechsel als gesundes Gewebe haben.
Vor der Untersuchung injiziert die Ärztin oder der Arzt einen radioaktiven Marker über eine Vene. Dieser verteilt sich dann im gesamten Körper und macht bei der PET den Stoffwechsel des Tumorgewebes sichtbar.
Zum Weiterlesen
Röntgen
Bild: © nito, Adobe Stock
Bei manchen Betroffenen mit Speiseröhrenkrebs kann das zerstörerische Wachstum des Tumors zu Komplikationen führen, zum Beispiel zu sogenannten Fisteln: Bei einer Fistel handelt es sich um einen ungewollten Durchgang zwischen zwei Hohlorgangen, in diesem Fall zwischen der Speiseröhre und der Luftröhre. Gibt es Anzeichen für eine solche Fistel? Dann kann bei einigen Patientinnen und Patienten eine Röntgenuntersuchung des Brustbereichs helfen, den Durchgang sichtbar zu machen.
Vor der Röntgenaufnahme erhält man ein wasserlösliches Kontrastmittel zu trinken. Im Röntgenbild kann die Ärztin oder der Arzt so die Speiseröhre und eine eventuell vorhandene Öffnung zur Luftröhre erkennen.
Flexible Bronchoskopie
Ist der Tumor der Speiseröhre fortgeschritten, kann bei manchen Betroffenen eine genauere Untersuchung der Atemwege sinnvoll sein. Eine Spiegelung der Luftröhre und Bronchien gibt Aufschluss darüber, ob und wie weit sich der Tumor in die Atemwege ausgebreitet hat und in die Luftröhre oder Bronchien einwächst.
So läuft die Untersuchung ab: Bei der Untersuchung führt die Ärztin oder der Arzt einen sehr dünnen Schlauch mit einer kleinen Kamera an der Spitze in die Luftröhre. Die als flexible Bronchoskopie bezeichnete Untersuchung wird manchmal mit einem sogenannten endobronchialen Ultraschall kombiniert. Dieser ähnelt dem endoskopischen Ultraschall, wird aber von der Luftröhre aus vorgenommen. Die Untersuchung ist wenig belastend und risikoarm, aber unangenehm. Daher erhält man in der Regel eine leichte Narkose oder ein Beruhigungsmittel zusammen mit einer örtlichen Betäubung.
Laparoskopie
Die Bauchspiegelung oder Laparoskopie ist nur bei wenigen Patientinnen und Patienten mit Speiseröhrenkrebs notwendig. Durch sie können Ärztinnen und Ärzte überprüfen, ob Leber oder Bauchfell befallen sind, ohne gleich eine offene Bauchoperation vornehmen zu müssen.
So läuft die Untersuchung ab: Die Laparoskopie erfolgt meist in Vollnarkose. Man muss dafür in der Regel 1 bis 2 Tage ins Krankenhaus. Während des Eingriffs schiebt die Ärztin oder der Arzt eine starre Röhre mit einer Optik durch einen kurzen Schnitt in der Bauchdecke in den Bauchraum. Danach wird der Bauchraum mit einem Gas aufgefüllt. So erhalten die Fachleute einen besseren Blick auf die Organe.
Tumormarker und Biomarker
Zum Weiterlesen
Krebs erkennen: Wirklich verlässliche Tumormarker, die im Blut einen Hinweis auf Krebs geben, sind für Speiseröhrenkrebs derzeit nicht bekannt. Auch der Nachweis sogenannter zirkulierender Tumorzellen im Blut hat keinen Stellenwert beim Ösophaguskarzinom.
Die Behandlung planen: Bei manchen Patientinnen und Patienten mit Speiseröhrenkrebs spielen bestimmte Eigenschaften der Tumorzellen eine Rolle für die Behandlung: sie heißen HER2 und PD-L1. Die Eigenschaften werden als Biomarker oder prädiktive Faktoren bezeichnet. Sie geben Aufschluss darüber, ob unter Umständen eine zielgerichtete Therapie infrage kommt.
Zum Weiterlesen
- Mehr über gängige diagnostische Tests in der Krebsmedizin lesen Sie unter Untersuchungsverfahren in der Onkologie.
- Was tun, wenn sich der Krebsverdacht bestätigt hat? Hilfestellung für die erste Zeit: Informationsblatt "Diagnose Krebs: Tipps für die erste Zeit" (PDF)
- Was steht in Ihrem Arztbrief? Begriffe und Abkürzungen, wie TNM-System, Staging, Grading sind im Informationsblatt "Befunde verstehen" (PDF) verständlich erklärt.
Quellen und Links für Interessierte und Fachkreise
Hinweis: Dieser Text wurde anhand der neuen medizinischen Leitlinie vollständig auf seine Aktualität überprüft. Da der Inhalt dem Stand dieser Leitlinie entspricht, wurden keine fachlichen Änderungen vorgenommen.
Im Folgenden finden Sie eine Auswahl an hilfreichen Links zum Weiterlesen und Quellen, die für die Erstellung dieses Textes genutzt wurden.
Quellen und weiterführende Informationen
Patientenleitlinie
Verständliche Informationen zu Speiseröhrenkrebs finden Patienten, Angehörige und alle Interessierten in der Patientenleitlinie des Leitlinienprogramms Onkologie, im Internet.
Leitlinien
Leitlinienprogramm Onkologie (Deutsche Krebsgesellschaft, Deutsche Krebshilfe, AWMF): S3-Leitlinie Diagnostik und Therapie der Plattenepithelkarzinome und Adenokarzinome des Ösophagus, Langversion 4.0, Dezember 2023, AWMF Registernummer: 021-023OL (abgerufen am: 27.01.2025)
Für die Versorgung Betroffener ebenfalls relevant ist die S3-Leitlinie Psychoonkologische Diagnostik, Beratung und Behandlung von erwachsenen Krebspatienten.
Fachartikel
Weismüller J, Thieme R, Hoffmeister A, Weismüller T, Gockel I. Barrett-Screening: Rationale, aktuelle Konzepte und Perspektiven. Z Gastroenterol. 2019 Mar;57(3):317-326. doi: 10.1055/a-0832-2647. Epub 2019 Mar 12