- Oberflächlich wachsenden Blasenkrebs können Ärzte häufig vollständig bei einer Blasenspiegelung abtragen.
- Fachleute empfehlen im Anschluss zusätzlich eine örtliche Behandlung mit einer Chemotherapie oder einem Arzneimittel, welches das Immunsystem aktiviert (Bacillus Calmette-Guérin, BCG) – beides wird in die Harnblase gespült.
- Bei 5 bis 7 von 10 Betroffenen kommt der Blasenkrebs zurück oder spricht auf die Behandlung nicht an. Abhängig von der Vortherapie und dem individuellen Risiko für einen erneuten Rückfall stehen verschiedene Therapiemöglichkeiten zur Verfügung.
Hinweis
In diesem Text finden Sie Informationen zur Therapie oberflächlich wachsender Blasentumoren. Einen vollständigen Überblick zur Erkrankung finden Sie auf der Übersichtsseite zu Blasenkrebs.
Wichtig: Informationen aus dem Internet können Ihnen einen Überblick bieten. Sie sind aber nicht dazu geeignet, die Beratung durch einen Arzt oder eine Ärztin zu ersetzen.
Therapie von nicht-muskelinvasivem Blasenkrebs: Wichtiges in Kürze
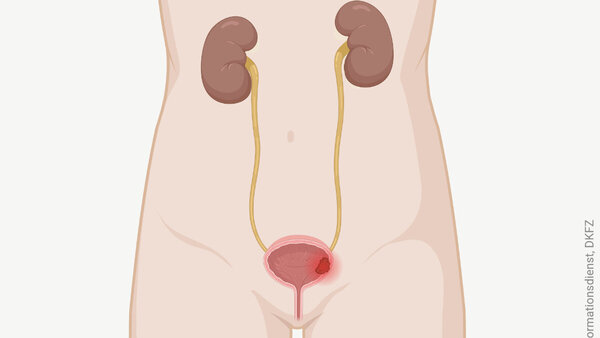
Bei vielen Patientinnen und Patienten mit nicht-muskelinvasivem Harnblasenkrebs können Ärzte den Tumor mit einer Elektroschlinge durch die Harnröhre hindurch entfernen. Dieses Verfahren bezeichnen Fachleute als transurethrale Resektion von Blasengewebe oder "TUR-B".
Zusätzliche Medikamente verringern das Rückfallrisiko. Die Ärztin oder der Arzt verabreicht sie über einen Katheter in die Blase. Der Fachbegriff dafür lautet intravesikale Instillationstherapie. Welches Medikament Betroffene erhalten, wann die Instillationstherapie beginnt und wie lange sie dauert, richtet sich nach dem individuellen Rückfallrisiko der Patientin oder des Patienten.
Konnte der Blasenkrebs bei der TUR nicht vollständig entfernt werden? Oder zeigt sich bei der Untersuchung, dass das Tumorgewebe doch aggressiver wächst als zunächst angenommen? Dann wiederholt die Ärztin oder der Arzt die transurethrale Resektion, als sogenannte Nachresektion. Auch hier schließt sich für betroffene Patientinnen und Patienten eine Instillationstherapie an.
Wann muss die Harnblase ganz entfernt werden? Das könnten Ärzte bei einem nicht-muskelinvasiven Harnblasenkarzinom vorschlagen, wenn sie das Rückfallrisiko als sehr hoch einschätzen – etwa weil der Tumor sehr aggressiv wächst.
Blasenkrebs entfernen: Transurethrale Elektroresektion (TUR-B)
Bei kleineren, oberflächlich wachsenden Blasentumoren kann mit der sogenannten transurethralen Elektroresektion von Blasengewebe (TUR-B oder kurz TUR) das Krebsgewebe vollständig entfernt werden. Dann dient die TUR-B nicht nur der Untersuchung des Gewebes, sondern gleichzeitig der Behandlung, mehr dazu unter " Diagnose Blasenkrebs: Untersuchungen bei Krebsverdacht" auf unserer Übersichtsseite zu Blasenkrebs.
Ablauf einer TUR-B
Anschaulich erklärt
Die Europäische Gesellschaft für Urologie (European Association of Urology, EAU) bietet auf YouTube ein deutschsprachiges Erklärvideo zum Ablauf einer TUR-B an.
Für den Eingriff bekommt die Patientin oder der Patient eine Narkose. Daher müssen die meisten Betroffenen für einen oder mehrere Tage ins Krankenhaus.
Wie vor anderen medizinischen Eingriffen auch werden Betroffene vorab untersucht. Die Ärztin oder der Arzt prüft dabei den allgemeinen Gesundheitszustand und welche Form der Narkose möglich ist.
Der Eingriff selbst dauert meist zwischen 20 und 60 Minuten: je nachdem, wie weit sich der Blasenkrebs bereits ausgebreitet hat und wie viele auffällige Gewebeveränderungen in der Blase und eventuell auch in der Harnröhre vorliegen.
Für die TUR legt man sich mit angezogenen und gespreizten Beinen auf eine Liege. Nach Einleitung der Narkose führt die Ärztin oder der Arzt ein starres Untersuchungsinstrument in die Harnröhre ein, das am Ende eine Drahtschlinge hat, an die Strom angelegt ist. Damit werden verdächtige oder bereits als Tumor erkannte Bereiche aus der Blasenwand sowie etwas Blasenmuskulatur abgetragen.
Wie geht es nach der TUR-B weiter? Im Labor untersuchen Fachleute das entnommene Gewebe. Handelt es sich um Krebs, wird geprüft, ob die Krebszellen auf die Schleimhaut begrenzt oder schon in die Muskulatur eingewachsen sind. Bis die vollständigen Untersuchungsergebnisse vorliegen, kann es einige Tage dauern.
Ob die TUR zur Therapie ausreicht, beurteilen die Pathologen: Die Randbereiche (Schnittränder) des entfernten Gewebes muss einen Saum gesunden Gewebes aufweisen. Die Gewebeprobe sollte außerdem auch gesundes Muskelgewebe aus der Blasenwand enthalten. Nur so lässt sich beurteilen, ob es sich nicht doch um einen muskelinvasiven Blasenkrebs handelt und ob die Operierenden den Tumor ausreichend tief abgetragen haben.
Nebenwirkungen der TUR-B
Nach einer transurethralen Resektion von Blasengewebe (TUR-B) müssen Patientinnen und Patienten zumindest kurzfristig mit Beeinträchtigungen rechnen:
- Möglicherweise ist die Blase für einige Tage gereizt und es ist Blut im Urin.
- Viele Patienten haben einige Tage lang Probleme damit, ihren Harndrang zu kontrollieren, bis sich der gedehnte Schließmuskel wieder erholt hat.
- Ungewollte größere Verletzungen der Blase oder stärkere Blutungen sind seltener, aber nicht gänzlich ausgeschlossen.
Hinzu kommen, wie bei operativen Eingriffen auch, ein gewisses Infektionsrisiko sowie mögliche, wenn auch vergleichsweise geringe Risiken durch die Narkose, mehr dazu lesen Sie im Text Operationen bei Krebs.
Nachresektion: Wann ist eine zweite TUR-B notwendig?
Bei der Nachresektion entfernt die Urologin oder der Urologe vorsichtshalber noch ein zweites Mal Blasengewebe aus dem Bereich des ursprünglichen Tumors. Zudem entfernt sie oder er erneut alle sichtbaren Bereiche, die in der Kontrollspiegelung als verdächtig erscheinen.
Warum eine Nachresektion? Studien haben gezeigt: Bei etwa 33 bis 50 von 100 Patientinnen und Patienten mit einem sogenannten papillären Tumor (Stadium Ta) oder einem etwas tiefer eingedrungenem Tumor (Stadium T1) sind noch vereinzelte Tumorzellen in der Harnblasenwand nachweisbar. Zudem wird bei 4 bis 25 von 100 Patienten mit T1-Tumor bei der ersten TUR ein zu niedriges Tumorstadium festgestellt.
Ziel der Nachresektion
Sie soll das Risiko für einen Rückfall senken und das krankheitsfreie Überleben verlängern.
Fachleute empfehlen eine weitere TUR-B, wenn ...
- ... nach der ersten TUR Tumorzellen verblieben sind oder sein könnten.
- ... bei der ersten TUR kein Muskelgewebe im entnommenen Gewebe zu finden war.
- ... sich in der Kontrollspiegelung mehrere verdächtige Gewebebereiche in der Harnblase zeigen.
- ... der Tumorherd groß ist.
- ... ein T1-Tumor festgestellt wurde oder der Blasenkrebs aggressiv wächst ("high grade"-Tumor).
Studien zeigen, dass eine zweite TUR das Rückfallrisiko senkt und das krankheitsfreie Überleben der Betroffenen verlängert.
Wichtig zu wissen
Ist eine Nachresektion notwendig, findet diese in der Regel 2 bis 6 Wochen nach der ersten TUR statt.
Wann müssen Ärzte die Blase entfernen?
Ist der Tumor noch nicht in die Muskelschicht der Blase eingewachsen, kann die Blase der Betroffenen meistens erhalten bleiben.
Es gibt jedoch seltene Situationen, in denen die Urologin oder der Urologe vorschlägt, die Blase operativ zu entfernen. Diese sogenannte Zystektomie kommt bei nicht-muskelinvasivem Blasenkrebs dann infrage, wenn...
- ... Patientinnen und Patienten sehr aggressive Tumoren oder viele kleine Krebsherde auf einmal haben und deshalb das Rückfallrisiko hoch ist.
- .... es bereits zu einem Rückfall gekommen ist: Manchmal kann eine zweite TUR dann keine ausreichende Sicherheit bieten – selbst wenn Betroffene noch zusätzliche Medikamente bekommen.
Wichtig zu wissen: Steht eine Zystektomie im Raum, werden die behandelnden Ärzte und die Patientin oder der Patient den möglichen Nutzen der Operation gegen die Operationsrisiken und die möglicherweise durch den Eingriff eingeschränkte Lebensqualität abwägen.
Wie die Operation abläuft und welche Konsequenzen der Eingriff für Betroffene nach sich zieht, lesen Sie im Text Therapie des muskelinvasiven Blasenkrebs.
Blase spülen und Rückfall vorbeugen: Instillationstherapie
Selbst wenn bei einer transurethralen Resektion das gesamte Tumorgewebe entfernt wurde, kann der Krebs zurückkommen. Bei Blasenkrebs kommt es im Vergleich zu anderen Krebsarten häufig zu Rückfällen.
Deshalb empfehlen Fachleute in der Regel allen Betroffenen mit nicht-muskelinvasiven Blasenkrebs eine sogenannte Instillationstherapie: Dabei wird die Blase über einen Katheter mit Medikamenten gespült.
Voraussetzung für die Installationstherapie ist jedoch, dass die Blasenwand nicht verletzt und kein Blut im Urin ist.
Welche Medikamente kommen infrage?
Für die Instillationstherapie eignen sich:
- Zytostatika zur Chemotherapie, etwa Mitomycin, Epirubicin und Doxorubicin.
- Bacillus Calmette-Guérin (BCG) – Bakterien, die das Immunsystem anregen und so als Immunmodulatoren fungieren.
Beide Behandlungen können das Rückfallrisiko deutlich senken.
Örtliche Immuntherapie
Häufig wird die Therapie mit dem Immunmodulator Bacillus Calmette-Guérin (BCG) als "Immuntherapie" bezeichnet. BCG wirkt allerdings nur örtlich in der Blase und regt dort das Immunsystem an, Blasenkrebszellen zu zerstören.
Das ist nicht dasselbe wie eine Immuntherapie mit sogenannten Immun-Checkpoint-Hemmern. Sie wirkt im ganzen Körper und wird beim muskelinvasiven Blasenkrebs eingesetzt.
Wie läuft eine Instillationstherapie ab?
Gut zu wissen
Ihre Ärztin oder Ihr Arzt bespricht mit Ihnen, welche Instillationstherapie für Sie sinnvoll ist und wann der beste Zeitpunkt für die Behandlung ist.
Die Blasenspülung mit Medikamente kann zu verschiedenen Zeitpunkten stattfinden. Das hängt von der individuellen Erkrankungssituation und dem Rückfallrisiko der Betroffenen ab:
- Niedriges Rückfallrisiko – Betroffene bekommen in der Regel unmittelbar nach der transurethralen Resektion (TUR) eine einzelne sogenannte Frühinstillationstherapie mit einem Zytostatikum.
- Mittleres Rückfallrisiko – Nach der TUR wiederholen Ärzte die adjuvante Instillation in der Regel über einen Zeitraum von 1 Jahr immer wieder. Infrage kommt eine Chemotherapie oder der Immunmodulator BCG.
- Hohes Rückfallrisiko – Patientinnen und Patienten bekommen in der Regel über 3 Jahre immer wieder Instillationen mit BCG.
Für die Instillationstherapie ist keine Narkose oder Betäubung erforderlich – sie kann ambulant stattfinden. Die meisten Betroffenen können im Anschluss auch ohne Begleitperson wieder nach Hause gehen.
- Trotzdem sollten Sie mit der Ärztin oder dem Arzt absprechen, wie viel Belastung Sie sich nach der Blasenspülung zumuten dürfen.
- Auch sollten Sie wissen, ab wann Sie vor der Behandlung nichts mehr trinken dürfen, um die Medikamente in der Blase nicht unnötig zu verdünnen oder zu früh auszuspülen.
Zur eigentlichen Behandlung legt die Ärztin oder der Arzt einen Blasenkatheter. Über diesen wird die Blase mit der Arzneimittellösung gefüllt, danach wird der Katheter wieder entfernt und die Patientin oder der Patient darf nach Hause gehen. Die Lösung sollte möglichst für 2 Stunden in der Blase verbleiben. Erst dann darf die Patientin oder der Patient auf die Toilette und die Blase entleeren.
Wichtig zu wissen:
- Männer sollten im Sitzen urinieren, damit kein Urin mit dem Medikament verspritzt.
- Verschiedene Praxen empfehlen, die Toilette nach dem Wasserlassen 2-mal zu spülen und anschließend gründlich zu reinigen.
- Danach sollte sich der Patient oder die Patientin die Hände besonders gründlich waschen.
- Fachleute empfehlen nach einer Instillationstherapie auf ungeschützten Geschlechtsverkehr zu verzichten: für 6 Monate nach der Blasenspülung mit einer Chemo und für 1 Woche nach einer Spülung mit BCG.
Nebenwirkungen der Blasenspülung mit BCG oder Chemo
Die Medikamente zur Instillationstherapie wirken vorwiegend in der Blase. Daher bleibt auch ein Teil der möglichen Nebenwirkungen auf die Blase begrenzt. Sowohl die örtlichen Zytostatika als auch der Immunmodulator Bacillus Calmette-Guérin (BCG) können bei Betroffenen zu einer Blasenentzündung führen. Typische Beschwerden sind
- Harndrang,
- Schmerzen und
- eventuell Blut im Urin.
Die meisten Betroffenen vertragen BCG schlechter als die Chemotherapie. Nach der BCG-Behandlung können außerdem leichtes Fieber, ein generelles Unwohlsein und weitere grippeähnliche Beschwerden auftreten. Auch Übelkeit ist möglich. Diese Symptome sind Zeichen der erwünschten Immunreaktion durch BCG.
Wichtig
Informieren Sie Ihren Arzt oder Ihre Ärztin, wenn Sie ungewöhnliche Beschwerden außerhalb des Harntraktes bemerken – besonders, wenn Sie nach der Behandlung länger als 48 Stunden höheres Fieber haben.
Langfristige Blasenschäden sind selten, aber nicht ausgeschlossen. Durch die Entzündung kann es zu einem bindegewebigen Umbau der Blase, einer sogenannten Fibrose, kommen. Ist diese sehr ausgeprägt, sprechen Fachleute auch von einer "Schrumpfblase": Das Blasengewebe wird weniger dehnbar und auch empfindlicher. Man muss häufiger auf die Toilette, weil die Blase nicht mehr so viel Urin aufnehmen kann. Auch das Risiko für Blasenentzündungen steigt.
Rückfall von Blasenkrebs: Therapiemöglichkeiten
Auch nach zunächst erfolgreicher Behandlung kommt es häufig zu einem Rückfall (Rezidiv) von Blasenkrebs. 5 bis 7 von 10 Patientinnen und Patienten mit nicht-muskelinvasiven Blasenkrebs müssen mit einem Rezidiv rechnen.
Die Behandlung eines Rückfalls bei Blasenkrebs richtet sich nach
- der Vorbehandlung der Patientin oder des Patienten und
- dem individuellen Risiko für weitere Rezidive und/oder ein Fortschreiten des Tumorstadiums.
Ärzte prüfen vor allem, ob die Betroffenen neue, aber nicht-muskelinvasive Tumoren haben, oder ob ein bereits behandelter Tumor doch tiefer in die Blasenwand eingewachsen ist. Davon hängt ab, ob Ärzte Therapien für den nicht-muskelinvasiven Blasenkrebs wiederholen können oder dazu raten, auf eine Therapie für muskelinvasiven Blasenkrebs umzustellen.
Für die Rezidivtherapie eines nicht-muskelinvasiven Harnblasenkarzinoms stehen prinzipiell folgende Therapien zur Verfügung:
- eine transurethrale Resektion von Blasengewebe (TUR-B)
- eine frühzeitige Spülung der Harnblase mit einer Chemotherapie (Frühinstillation)
- eine Instillation mit einer Chemotherapie oder Bacillus Calmette-Guérin (BCG)
- die vollständige Entfernung der Harnblase (Zystektomie)
- eine Kombination aus TUR-B und einer Strahlen-Chemotherapie
- experimentelle Verfahren wie beispielsweise die Spülung der Blase mit einer Chemotherapie, kombiniert mit einer Überwärmung (Chemohyperthermie)
Quellen und Links für Interessierte und Fachkreise
Der Krebsinformationsdienst hat zur Erstellung des Textes im Wesentlichen auf die S3-Behandlungsleitlinie deutscher Fachgesellschaften zurückgegriffen. Diese und weitere Quellen sowie nützliche Links sind in der Übersicht zum Thema Blasenkrebs aufgeführt.