“Auffälliger Befund“ nicht zwingend eine Krebsdiagnose
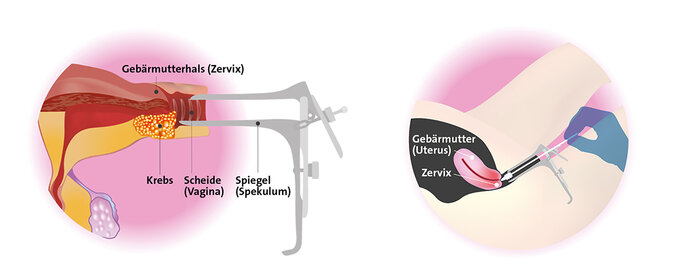
Zeigt sich bei der Untersuchung eine Veränderung der entnommenen Zellen, sprechen Fachleute von einem "auffälligen Befund". Dabei kann es sich um eine Vorstufe von Gebärmutterhalskrebs handeln. Diese sogenannte Dysplasie teilen Ärzte danach ein, wie stark die Veränderungen ausgeprägt sind. Eine Krebsdiagnose liefert dieser "Krebstest" aber nicht. Dazu sind weitere Untersuchungen notwendig.
Ist der HPV-Test positiv – findet sich also das Erbgut der Hochrisiko-Viren in Zellen der Gebärmutterhalsschleimhaut – bedeutet das zunächst lediglich: Zum Zeitpunkt der Untersuchung besteht eine Infektion mit humanen Papillomviren.
Ein solches Testergebnis lässt jedoch keine Aussage darüber zu
- ob es sich um eine vorübergehende und harmlose Infektion mit dem humanen Papillomvirus handelt, oder
- ob eine anhaltend bestehende und damit unter Umständen bedenklichere HPV-Infektion vorliegt.
Was passiert bei einem auffälligen Befund? Der Frauenarzt wird mit der Patientin besprechen, ob weitere Untersuchungen zur Abklärung notwendig sind, ob beispielsweise der HPV-Test wiederholt werden muss oder ob eine Gewebeveränderung operativ entfernt werden sollte. Die Vorgehensweise, wie Mediziner einen auffälligen Befund abklären, gibt die zugehörige Richtlinie vor und ist individuell sehr unterschiedlich. In medizinisch begründeten Ausnahmefällen kann der Arzt von diesem vorgegebenen Ablauf auch abweichen.
Vorteile des Früherkennungsprogramms
Vorstufen von Krebs entdecken: Mit dem neuen organisierten Früherkennungsverfahren erkennen Frauenärzte frühzeitig Krebsvorstufen und entfernen diese, wenn nötig. Dies kann verhindern, dass sich aus einer Gewebeveränderung Gebärmutterhalskrebs entwickelt.
Frühzeitig behandeln und Heilungschancen verbessern: Entdecken Frauenärzte im Rahmen des Früherkennungsprogramms einen Tumor, ist die Krebserkrankung in der Regel noch nicht weit fortgeschritten. Dadurch kann die Behandlung frühzeitig einsetzen, was die Heilungschancen verbessert.
Nachteile des Früherkennungsprogramms
"Falscher Alarm": Die Abstrichuntersuchung und der HPV-Test können einen auffälligen Befund aufzeigen. Das bedeutet jedoch nicht zwingend, dass sich eine Krebserkrankung dahinter verbirgt. Betroffene kann ein solcher Befund aber erst einmal seelisch belasten und es werden weitere, unter Umständen eingreifendere Untersuchungen notwendig.
Mögliche Überbehandlung: Es kann sein, dass Frauenärzte eine Gewebeveränderung feststellen, die nie gefährlich geworden wäre. Trotzdem wird sie operativ entfernt, da man nicht immer vorhersagen kann, welche Veränderung harmlos ist und welche nicht. Um das Risiko einer solchen unnötigen Behandlung zu senken, empfehlen Fachleute zumindest leichte bis mittelschwere Gewebeveränderungen nicht sofort zu operieren, sondern zunächst zu beobachten. Manchmal entwickeln sie sich von selbst zurück.
Entscheidungshilfe durch Aufklärungsgespräch
Ein ausführliches Gespräch mit der Frauenärztin oder dem Frauenarzt ist Teil des Angebots der gesetzlichen Krankenkassen. Es kann Ihnen helfen eine informierte Entscheidung für oder gegen die Krebs-Früherkennung zu treffen. Darin klären Frauenärzte allgemein auf über
- Gebärmutterhalskrebs
- das Erkrankungsrisiko, sowie
- Vor- und Nachteile der angebotenen Tests im Rahmen der Früherkennung.
Zum Weiterlesen
Erfahren Sie mehr über das Thema Früherkennung und Gebärmutterhalskrebs unter:
Quellen und Links für Interessierte und Fachkreise (Auswahl):
Gemeinsame Bundesausschuss (G-BA): Der G-BA ist das oberste Beschlussgremium der gemeinsamen Selbstverwaltung der Krankenkassen, Krankenhäuser, ambulanten Ärzte- und Zahnärzteschaft und Psychotherapie in Deutschland. Er legt fest, welche medizinischen Leistungen die gesetzlichen Krankenkassen übernehmen.
- Informationen zu organisierten Krebsfrüherkennungsprogrammen finden Sie unter www.g-ba.de/richtlinien/104/.
- In einem Bericht (PDF) fasst der G-BA die Änderungen beim Programm zur Früherkennung von Zervixkarzinomen zusammen unter www.g-ba.de/downloads/39-261-3597/2018-11-22_oKFE-RL_Zervixkarzinom.pdf.
Flyer mit Versicherteninformationen für betroffene Frauen sind ebenfalls auf den Seiten des G-BA zu finden:
- Frauen zwischen 20 und 34 Jahren: www.g-ba.de/downloads/17-98-4865/2018-11-22_G-BA_Versicherteninformation_Gebärmutterhalskrebsscreening_Frauen_20-34_bf_WZ.pdf
- Frauen ab 35 Jahren: www.g-ba.de/downloads/17-98-4866/2018-11-22_G-BA_Versicherteninformation_Gebärmutterhalskrebsscreening_Frauen_ab_35_bf_WZ.pdf